
日本医療機能評価機構 認定病院 地域医療支援病院認定施設

| 一般外来受付時間/午前8:30~11:30 休診日 /土曜・日曜・祝日(急患対応あり) |


| 一般外来受付時間/午前8:30~11:30 休診日 /土曜・日曜・祝日(急患対応あり) |
泌尿器科

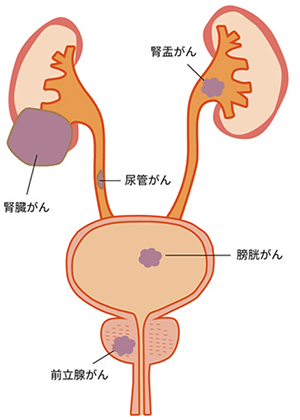
泌尿器科領域の悪性腫瘍(がん)の主なものには、腎臓がん、腎盂尿管がん、膀胱癌、そして前立腺癌、精巣腫瘍があります。前立腺がんや腎盂尿管がんは高齢になるほど多くみられるものですが、腎がんや膀胱がんは比較的若い方にも見つかることがあります。一方、精巣腫瘍は20歳代から30歳代の方にみつかることが多く、若い年齢層に発生する癌の代表的なものの一つです。
腎臓がんとは、尿を作る尿細管から発生する癌です。現在では多くの症例が検診などにより超音波検査などにより、症状がなく偶然発見されるのもが多いです。小さいうちはあまり症状が出ないという特徴があります。主な症状は血尿、腹部腫瘤触知、疼痛などとされていましたが、これらが揃うことはあまりなく、現在は症状としては血尿を訴えて受診される方が多いです。診断には、超音波検査やCT、MRIなどを実施します。
腎臓がんの治療は手術が標準治療となります。腫瘍が小さい場合は腎臓を腫瘍の部分を中心に部分的に切除します。当院では扱っていませんが、針を刺して腫瘍のみを治療する、局所療法もあります。これは京都府立医科大学と連携して治療を行っていただきます。大きい場合は、腎臓全体を摘出します。また転移や進行している場合は、免疫療法や抗がん剤による治療も行います。
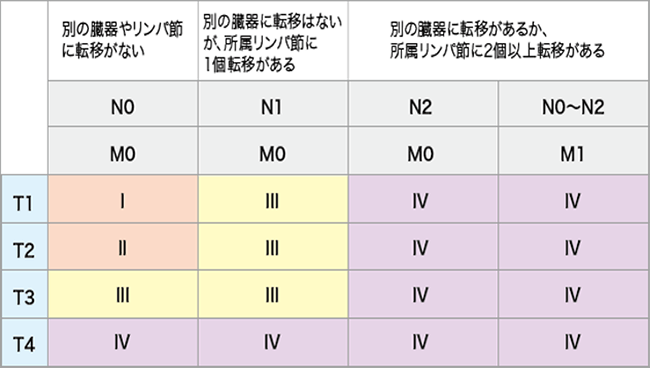
がんの進行の程度は、「病期(ステージ)」として分類します。
腎がんの病気は、がんの進展の程度を示すTNM分類に基づいて決められています。
T:原発腫瘍、N:所属リンパ節、M:遠隔転移を表しています。

*国立がん研究センター がん情報サービスより抜粋
(https://ganjoho.jp/public/cancer/renal_cell/treatment.html)
*国立がん研究センター がん情報サービスより抜粋
(https://ganjoho.jp/public/cancer/renal_cell/treatment.html)
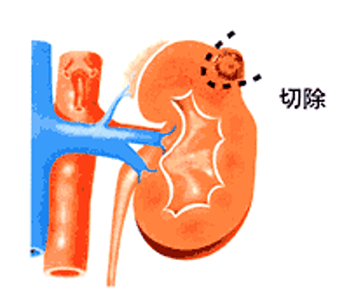
腎部分切除術(腎機能温存手術)
がんを取り除くために、がんが生じている部位の腎臓を部分的に切除する術式です。残った腎臓の機能を温存できるという利点があり、長期的な視点でみたときに、腎機能の低下とそれに伴う合併症への影響を小さくできることから、より好ましい術式であると考えられています。主に4cm以下の小さながんの場合に選択されますが、がんの位置などによっては選択できない場合があります。
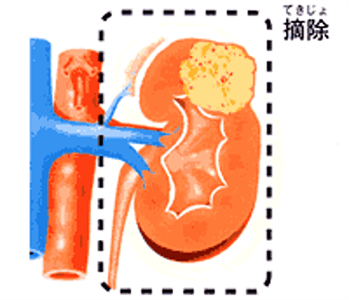
腎摘除術(根治的腎摘除術)
がんのある側の腎臓をすべて取り除く術式です。腎部分切除術の実施が適切ではない場合に選択されます。
腎臓の頭側にある副腎を一緒に切除するかどうかは、がんの位置や副腎への転移の有無をふまえて決められます。がんの状況によっては、腎臓だけでなく、周囲の臓器や、血管内にあるがんを切除(静脈内腫瘍塞栓摘除(そくせんてきじょ)術)することもあります。
腎細胞がんの治療選択(Ⅰ期、Ⅱ期、Ⅲ期)
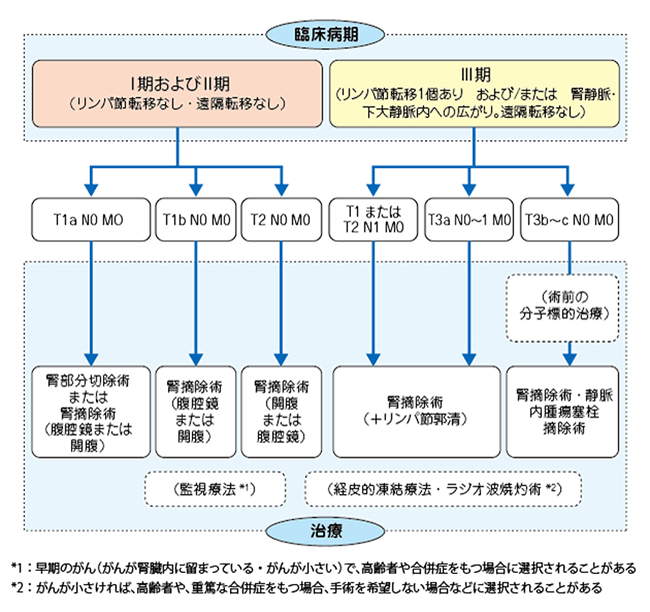
*国立がん研究センター がん情報サービスより抜粋
(https://ganjoho.jp/public/cancer/renal_cell/treatment.html)
腎細胞がんの治療選択(Ⅳ期)

*国立がん研究センター がん情報サービスより抜粋
(https://ganjoho.jp/public/cancer/renal_cell/treatment.html)
腎細胞がんの薬物療法には、分子標的治療、免疫療法があります。薬物療法に用いる薬剤は、がんや体の状態、前の治療で使用した薬剤の種類をふまえて選択します。
膀胱がんは大部分が膀胱の尿路上皮粘膜という部分から発生するもので、同じようなものが膀胱より上にある尿管や腎盂という部分にもできることがあります(これらは腎盂がん、尿管がんと呼ばれます)。血尿で見つかることが最も多く、膀胱炎のような頻尿や痛みで見つかることもあります。診断には膀胱鏡検査(内視鏡検査)が必要で、尿中のがん細胞検査やCTやMRI検査を行って、がんの拡がり、転移の有無などを診断します。
病期は、次のTNMの3種のカテゴリー(TNM分類)の組み合わせで決めます。
Tカテゴリー:がんの深達度
Nカテゴリー:骨盤内のリンパ節への転移の有無や程度
Mカテゴリー:がんができた場所から離れた臓器やリンパ節への転移の有無
膀胱がんの深達度
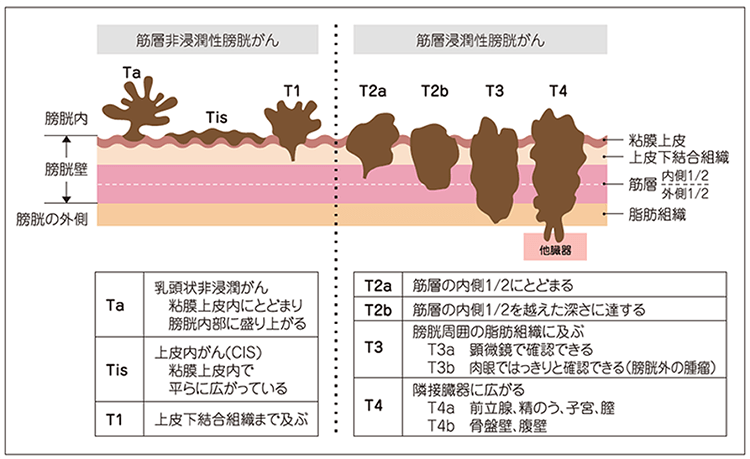
*国立がん研究センター がん情報サービスより抜粋
(https://ganjoho.jp/public/cancer/bladder/treatment.html)
膀胱がんの病気
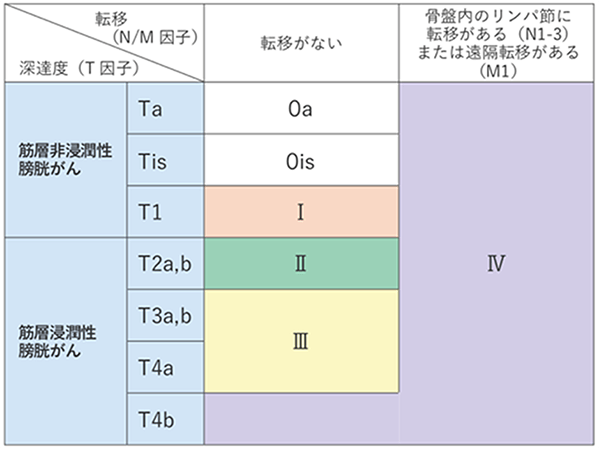
*国立がん研究センター がん情報サービスより抜粋
(https://ganjoho.jp/public/cancer/bladder/treatment.html)
膀胱がんの治療法はがんの病期やリスクによって異なるため、治療を始める前にTURBT(経尿道的膀胱腫瘍切除術)による病理診断を行います。
全身麻酔あるいは腰椎麻酔をしながら、尿道から内視鏡を挿入してがんを電気メスで切除します。切除した組織を顕微鏡で調べることにより、がんの深達度(がんがどのくらい深くまで及んでいるか)や性質などについて、正確な病理診断を行うことができるため、ほぼすべての膀胱がんで行います。
経尿道的膀胱腫瘍切除術(TUR-BT)
専用の内視鏡を用いてがんを電気メスで切除する方法です。診断をかねて実施されます。がんが浅い場合、完全に切除できることもあります。しかし、膀胱内に再発しやすいという特徴があり、再発のリスクが高いと判断された場合には、予防的に膀胱内注入療法が実施されることがあります。組織検査の結果、膀胱の壁の深い所まで浸潤が疑われる場合には、再度TUR-BT(2nd TUR)が行われることがあります。
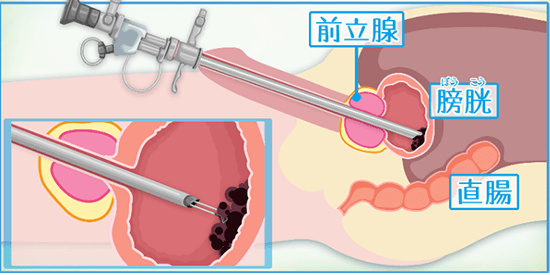
*国立がん研究センター がん情報サービスより抜粋
(https://ganjoho.jp/public/cancer/bladder/treatment.html)
膀胱全摘除術+尿路変向術
膀胱の癌が壁の深い部分まで浸潤している癌では、内視鏡による手術で取り除くのは困難で、膀胱の摘出を行い、男性では前立腺と精嚢を摘出します。がんの状態によっては尿道も摘出することがあります。骨盤内のリンパ節の摘出を併せて行います。手術の方法には、開腹手術、腹腔鏡手術があります。膀胱を摘出すると尿を何らかの方法で体外に排出する必要があります。そのための手術が尿路変向術となります。尿路変向術には、尿管皮膚瘻や回腸導管、自排尿型新膀胱なども行われています。
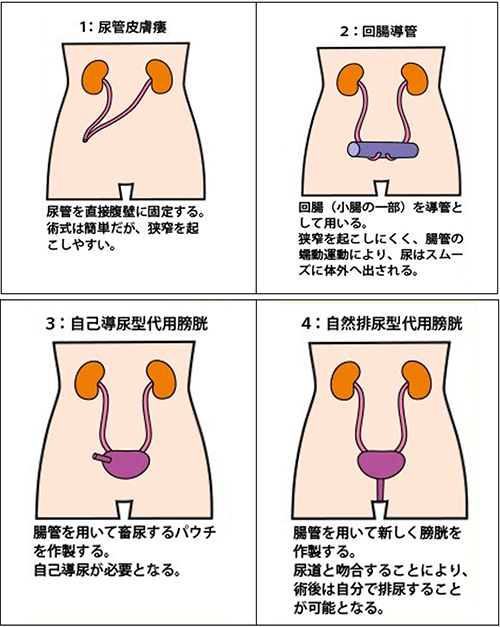
腎盂と尿管は上部尿路と呼ばれ、ここにできるがんは腎盂・尿管がんという1つのグループとして扱われます。
腎盂から尿管、膀胱、尿道の一部へとつながる尿路の内側は尿路上皮(移行上皮)と呼ばれる粘膜でてきており、この細胞から発生るがんを尿路上皮がんといい、腎盂・尿管がんのほとんどを占めます。
腎盂・尿管がんで最も多い症状は、肉眼でもわかる血尿です。尿管が血液でつまった場合や、がんが周囲に広がった場合などには、腰部や背部、脇腹の痛みが起こることもあります。
腎盂・尿管がんでは、TNM分類に基づいて病気を判定します。
T:原発腫瘍
N:所属リンパ節
M:遠隔転移
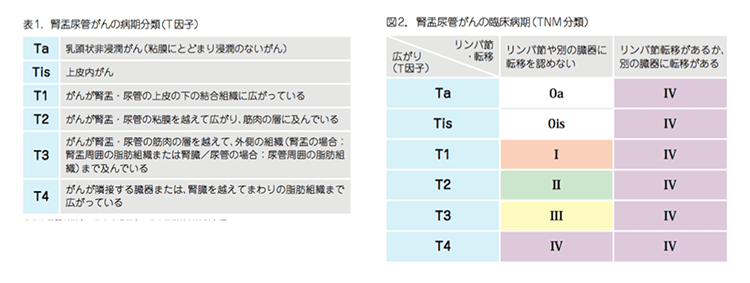
*国立がん研究センター がん情報サービスより抜粋
https://ganjoho.jp/public/cancer/renal_pelvis/pdf/renal_pelvis.pdf
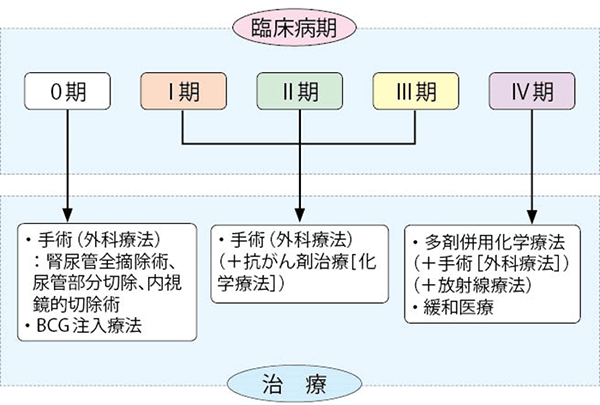
腎盂・尿管がんの治療は手術療法が基本で、がんの発生部位やがんの広がり方などによって、手術する範囲が異なります。
腎盂・尿管がんのように「尿路上皮」にがんができると、「尿路上皮」の広がっているほかの部位にもがんが発生していたり、がんの治療後に再発しやすいことから、がんのある片側の腎臓と尿管をすべてとりのぞく手術が行われます。
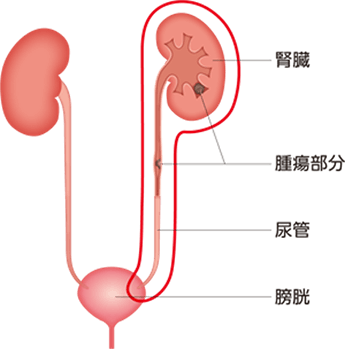
腎尿管全摘除術+膀胱部分切除術
がんのある側の腎盂・尿管を腎臓と共に尿管と膀胱を一塊して摘出する根治手術です。
内視鏡下腫瘍切除術
腎臓は左右2つあり体の毒素を尿として排出する重要な臓器です。腎盂・尿管がんの標準的手術療法は、腎尿管全摘除術+膀胱部分切除術です。しかしながら、もともと腎臓の機能が悪い方や、何らかの理由でもう一つの腎臓がない方もおられ、このような場合は術後の化学療法や、透析を避けるまたは時期を遅らせることを目的にがんのある尿管に内視鏡からレーザーを使用してがんを切除する手術を行う場合もあります。
前立腺は男性のみにあり、栗のような大きさ・形をしている臓器で、精液の一部を分泌しています。膀胱の下にあり尿道を取り囲んでいて、肛門から指を挿入し診察(直腸診)することができます。この前立腺に発生する悪性腫瘍(がん)が前立腺がんです。
PSA検査で、異常を指摘された場合、直腸診や経直腸超音波検査などを行います。この検査で前立腺癌が疑われる場合には、前立腺組織を採取する検査(前立腺生検)が必要となります。そして、採取された組織にがんが存在するかどうかを診断(病理組織診断)することとなります。
前立腺がんの主な治療法は、監視療法、手術(外科治療)、放射線治療、内分泌療法(ホルモン療法)、化学療法です。複数の治療法が選択可能な場合があります。PSA値、腫瘍の悪性度(グリーソンスコア)、リスク分類、年齢、患者さんの治療に対する考え方などを基に治療法を選択していきます。以下の図は、前立腺がんの治療方法を示したものになります。
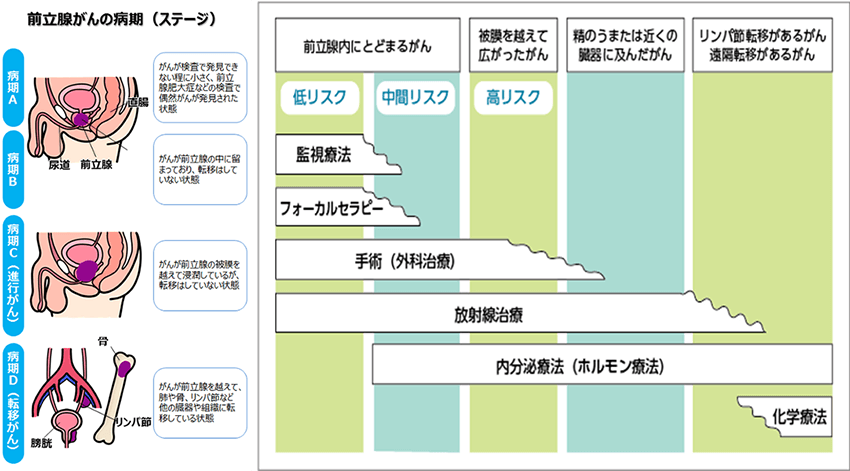
手術療法
前立腺癌に対する手術療法は開腹手術、腹腔鏡下手術、ロボット手術があります。当院では最先端の技術であるロボット手術(ダビンチ)を導入していただいています。腹部手術の既往の方や、緑内障などごく一部の方を除いてロボットの手術で行っています。細かい操作が可能で開腹手術に比べて格段に回復が早く、腹腔鏡手術に比較しても尿失禁なども少ない状況です。ロボット手術ができない場合は開腹手術になる場合があります。
ロボット手術(ロボット支援前立腺全摘除術)
ロボット手術は、下腹部に小さな穴を数カ所開けて、精密なカメラや鉗子(かんし)を持つ手術用ロボット(ダヴィンチ)を遠隔操作して行う方法です。微細な手の震えが制御され、拡大画面を見ながら精密な手術ができます。ロボット手術は、開腹手術と同等の制がん効果(がん細胞の増殖抑制効果)があり、開腹手術に比べ創が小さく、腹腔鏡手術と比較しても合併症からの回復が早いといわれています。
当院においても積極的にロボット手術に取り組んでおり、患者様の病態に応じた最新の治療を提供しています。


精巣は睾丸とも呼ばれる男性の陰嚢(いんのう)内にある卵型の臓器です。精子を作る他、男性ホルモンを分泌する役割を担っています。精巣腫瘍とは精巣にできる腫瘍(主にがん)で、若い男性に多く、進行が速い特徴があります。痛みを伴わない精巣の腫れやしこりで見つかることがほとんどで、超音波検査やCTなどで診断します。精巣腫瘍が疑わしい場合、血液検査にて腫瘍マーカーを調べるとともに、早めに入院していただき、診断と治療を兼ねて腫れている方の精巣を摘出します。摘出物の病理組織検査を行い、腫瘍の細かな性質を確認するとともに病気の広がり具合(肺や肝臓、骨などへの転移の有無)を調べて追加治療が必要性かを判断していきます。
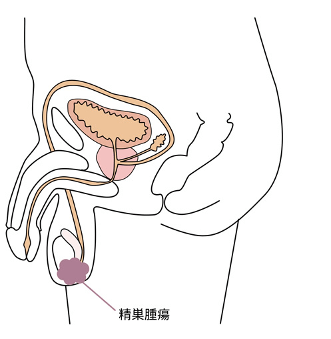
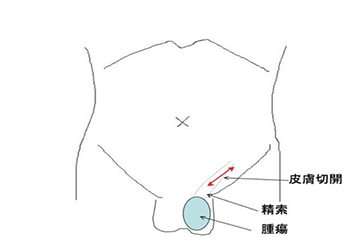
精巣がんと診断がついたら、まず第一に高位精巣摘除術を行います。 高位精巣摘除術とは、陰嚢ではなく足の付け根の鼠径部を切開し、精巣に向かう血管をまず結紮し、がん細胞が手術操作によって散らばらないようにしてから、精巣、精巣上体、精索を一塊として摘出します(下図)。 精巣摘出後の治療法は、病期によって異なります
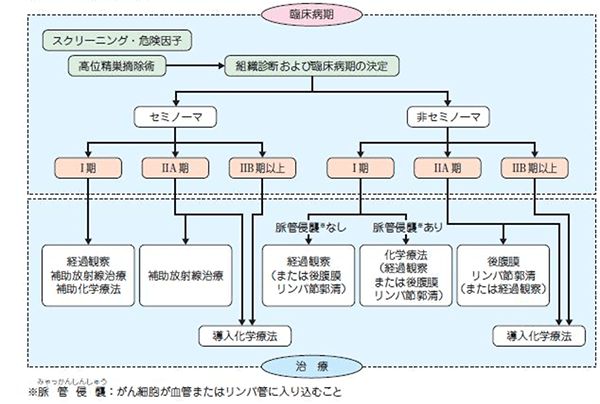
*日本泌尿器科学会病期分類 第4版
